Холестаз — это состояние, при котором замедляется или полностью прекращается отток желчи из печени в двенадцатиперстную кишку. Это не самостоятельное заболевание, а синдром, который развивается при различных патологиях печени и желчевыводящих путей. Лечение направлено на восстановление оттока желчи и устранение причины, вызвавшей застой.

Причины
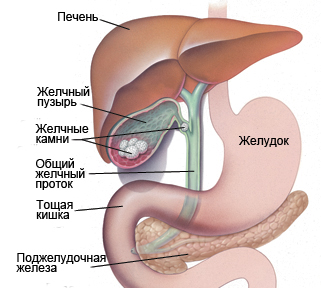
Желчь образуется в клетках печени и затем проходит по системе внутрипеченочных и внепеченочных желчных протоков. Нарушение оттока может произойти на любом этапе этого пути.
В зависимости от уровня блокады холестаз разделяют на две группы:
- внутрипеченочный — нарушение на уровне клеток печени или мелких протоков внутри органа;
- внепеченочный — препятствие в крупных протоках.
Основные причины холестаза
- Желчнокаменная болезнь. Камни в желчном пузыре или общем желчном протоке перекрывают просвет и препятствуют оттоку желчи.
- Опухоли гепатобилиарной зоны. Злокачественные или доброкачественные новообразования могут сдавливать желчные протоки извне или прорастать в их стенку. Это может быть рак поджелудочной железы, желчного пузыря, желчных протоков или метастазы в ворота печени.
- Воспалительные заболевания. Панкреатит (воспаление поджелудочной железы) может привести к отеку головки железы. Это может быть причиной сдавления общего желчного протока.
- Аутоиммунные заболевания. Например, первичный билиарный холангит — аутоиммунное заболевание, при котором иммунная система атакует мелкие желчные протоки внутри печени и постепенно разрушает их.
- Вирусные инфекции. Вирусы гепатита В и С, цитомегаловирус и вирус Эпштейна–Барр повреждают клетки печени и вызывают внутрипеченочный холестаз. Воспаление нарушает выделение желчи.
- Холестаз беременных. Возникает во втором или третьем триместре беременности на фоне гормональных изменений и генетической предрасположенности. После родов холестаз обычно полностью проходит, но может рецидивировать при последующих беременностях.
- Врожденные аномалии. У детей холестаз может быть вызван врожденными пороками развития желчных протоков, генетическими нарушениями обмена желчных кислот или муковисцидозом.
- Алкогольная болезнь печени. Длительное употребление алкоголя приводит к повреждению гепатоцитов, воспалению и нарушению всех функций печени, включая образование и отток желчи.
- Лекарственное поражение печени. Некоторые лекарственные препараты могут вызывать холестаз. К ним относятся отдельные антибиотики, гормональные контрацептивы, анаболические стероиды, нестероидные противовоспалительные средства, противосудорожные препараты.
Симптомы
Симптомы холестаза возникают при накоплении в крови компонентов желчи. Выраженность проявлений зависит от степени застоя и причины заболевания.
- Кожный зуд. Усиливается в вечернее и ночное время, не имеет четкой локализации, ощущается по всему телу или на ладонях и стопах. Может быть очень сильным, часто нарушает сон.
- Желтуха — пожелтение кожи, склер глаз и видимых слизистых оболочек. Сначала желтуха становится заметна на склерах и слизистой оболочке под языком, затем распространяется на кожу. Оттенок может варьироваться от лимонно-желтого до зеленоватого в зависимости от длительности застоя.
- Потемнение мочи. Моча приобретает цвет темного пива или крепкого чая. Это происходит потому, что прямой билирубин, который в норме не попадает в мочу, начинает выводиться через почки.
- Обесцвечивание кала. Стул становится светлым, глинистым, серовато-белым. Это происходит потому, что желчь не поступает в кишечник, и кал теряет цвет.
- Диспепсические симптомы. При нехватке желчи нарушается всасывание жиров и жирорастворимых витаминов в кишечнике. Возникает тошнота, отрыжка, тяжесть после еды.
- Боль в правом подреберье. Возникает при растяжении желчных протоков и капсулы печени из-за застоя желчи.
- Увеличение печени. При длительном холестазе печень увеличивается в размерах и становится плотной.
- Ксантомы. При длительном холестазе нарушается обмен жиров, и повышается уровень холестерина в крови. Это приводит к отложению холестерина под кожей в виде желтоватых бляшек — ксантом. Чаще всего они появляются на веках, ладонях, локтях, ягодицах.
Возможные осложнения
Без лечения холестаз нарушает работу печени и приводит к осложнениям, таким как:
- цирроз печени. Длительный застой желчи и хроническое воспаление вызывают гибель гепатоцитов;
- печеночная недостаточность. При прогрессировании холестаза печень перестает справляться со своими функциями: обезвреживанием токсинов, синтезом белков, участием в свертывании крови;
- дефицит жирорастворимых витаминов. Нарушение всасывания жиров в кишечнике приводит к нехватке витаминов. Дефицит витамина А вызывает нарушение сумеречного зрения, сухость кожи и слизистых. Дефицит витамина D приводит к остеопорозу — снижению плотности костей, и повышает риск переломов. Дефицит витамина К нарушает свертываемость крови и приводит к кровотечениям;
- желчнокаменная болезнь. Застой желчи способствует образованию камней в желчном пузыре и протоках;
- бактериальный холангит. Застой желчи создает благоприятную среду для размножения бактерий. Воспаление желчных протоков проявляется высокой температурой, ознобом, усилением болей и желтухи.
Методы диагностики
Диагностикой холестаза занимается гастроэнтеролог. Врач уточняет, когда появились первые симптомы, оценивает цвет кожи и склер, наличие расчесов. Пальпирует живот, оценивает размеры печени и выявляет болезненность в правом подреберье. Затем назначает обследование, чтобы найти причину таких симптомов.
В анализах крови обращают внимание на такие показатели:
- щелочная фосфатаза;
- гамма-глутамилтранспептидаза;
- билирубин (общий, прямой, непрямой);
- АЛТ и АСТ;
- общий холестерин.
Определяют также маркеры вирусных гепатитов (В, С, D) и аутоиммунных заболеваний.
В диагностике холестаза используют:
- ультразвуковое исследование органов брюшной полости — позволяет оценить размеры печени, состояние желчного пузыря, наличие камней, диаметр желчных протоков;
- магнитно-резонансная холангиопанкреатографию (МРХПГ) — позволяет детально увидеть структуру протоков, выявить сужения или расширения, камни и опухоли;
- эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) — позволяет определить причину холестаза, а также сразу провести лечебные манипуляции: удалить камни, установить стент для восстановления оттока желчи;
- пункционную биопсию печени — позволяет оценить степень повреждения клеток, наличие воспаления и фиброза.
рекомендуем записаться на прием к врачу, чтобы исключить риски
Методы лечения
Лечение холестаза направлено на устранение причины застоя желчи и облегчение симптомов. Своевременная терапия замедляет разрушение клеток печени и предупреждает осложнения.
Немедикаментозное лечение включает в себя:
- диету. Основу рациона составляют нежирные сорта мяса и рыбы, каши, овощи, фрукты. Исключают жирные, жареные, копченые, острые блюда, алкоголь, газированные напитки. Пищу принимают небольшими порциями 5–6 раз в день.
- уход за кожей. При зуде рекомендуется использовать увлажняющие средства и избегать факторов, которые сушат кожу.
- отказ от гепатотоксичных веществ. Полностью исключают алкоголь.
Прием любых препаратов нужно согласовывать с врачом, так как многие лекарства метаболизируются в печени и могут ухудшить состояние.
Медикаментозная терапия зависит от причины холестаза и выраженности симптомов.
- При многих формах холестаза назначают препараты урсодезоксихолевой кислоты. Это вещество улучшает отток желчи, защищает клетки печени от желчных кислот и обладает противовоспалительным эффектом.
- При вирусных гепатитах проводят противовирусную терапию.
- При бактериальном воспалении желчных протоков назначают антибактериальные препараты широкого спектра действия.
- При аутоиммунных заболеваниях применяют иммуносупрессивные препараты.
Дозировку и длительность приема определяет врач.
Хирургическое лечение показано при внепеченочном холестазе — механическом препятствии на пути оттока желчи. Возможны следующие операции.
- Эндоскопическая папиллосфинктеротомия. Через эндоскоп рассекают сфинктер устья общего желчного протока и удаляют камни, которые перекрывают проток.
- Холецистэктомия — удаление желчного пузыря. Операцию чаще всего выполняют лапароскопическим методом — через несколько небольших проколов на передней брюшной стенке.
- Стентирование желчных протоков. Если удалить препятствие невозможно, в проток устанавливают стент — тонкую трубку, которая восстанавливает проходимость и обеспечивает отток желчи в кишечник.
- Трансплантация печени. Проводят при терминальных стадиях заболеваний, когда печень перестает выполнять свои функции, и возникают опасные для жизни осложнения.